一般的な「外反母趾」と「足へバーデン」の見分け方
手の指の第一関節に起こる「ヘバーデン結節」は足にも発症します。ここで、一般的な「外反母趾」とひどい外反母趾となる「足ヘバーデン」とを区別する方法があります。次の五つのうちひとつでも当てはまれば「足へバーデン」の可能性があります。実際の写真を参考に判断してください。
「足ヘバーデン」の特徴
- 1
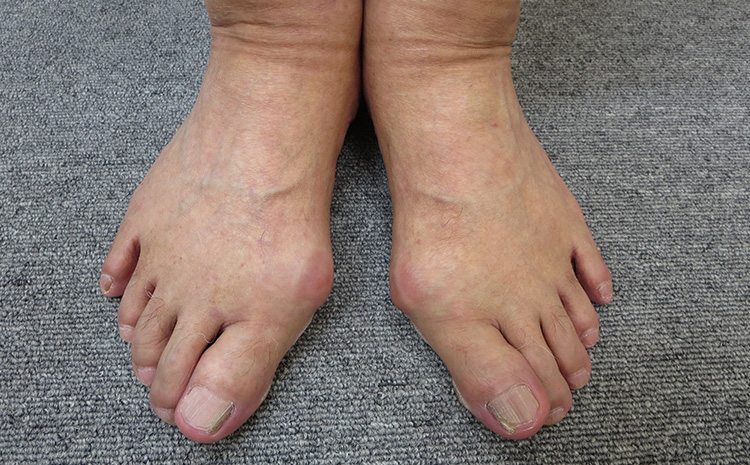
ひどい外反母趾となる「足ヘバーデン」は、親指がねじれて爪が外側に向いて変形(回内位)する、という特徴があります。関節リウマチも同じように変形しますが、関節リウマチの場合は血液検査などですでにわかっていることがほとんどで、本人も知っているので原因を特定できます。
- 2
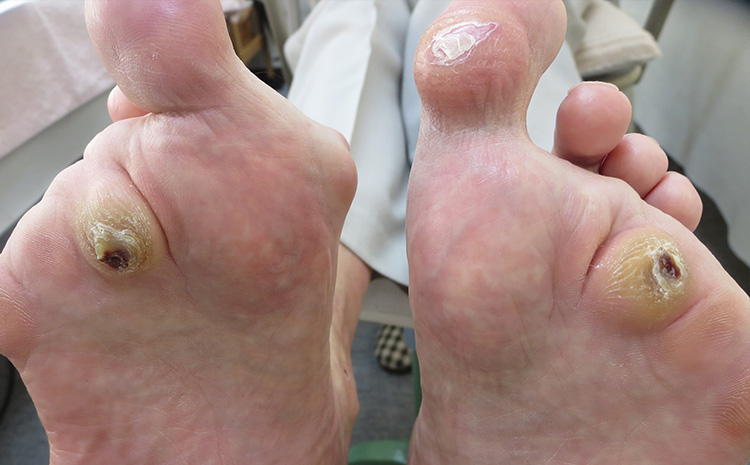
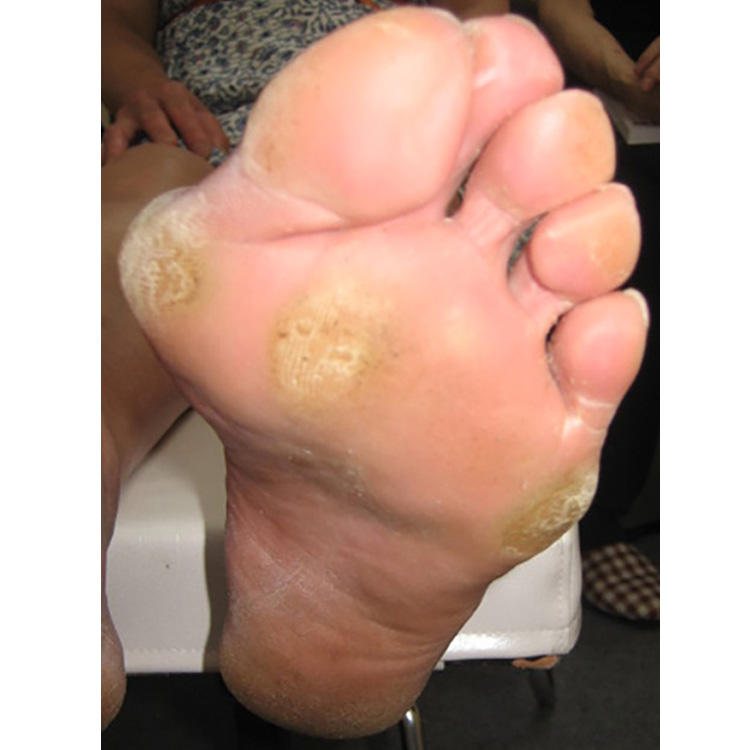
「足ヘバーデン」は、足指の付け根にある中足関節の中にある「中足骨骨頭部」に負荷重が繰り返されるために、分厚いタコ(胼胝腫(べんちしゅ))ができています。
- 3
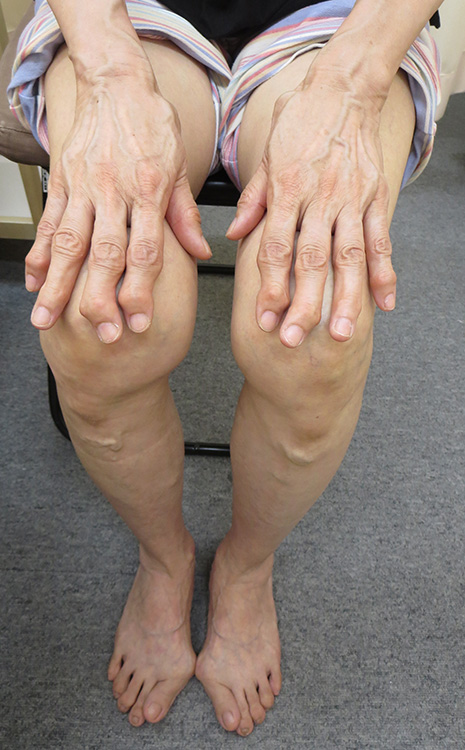
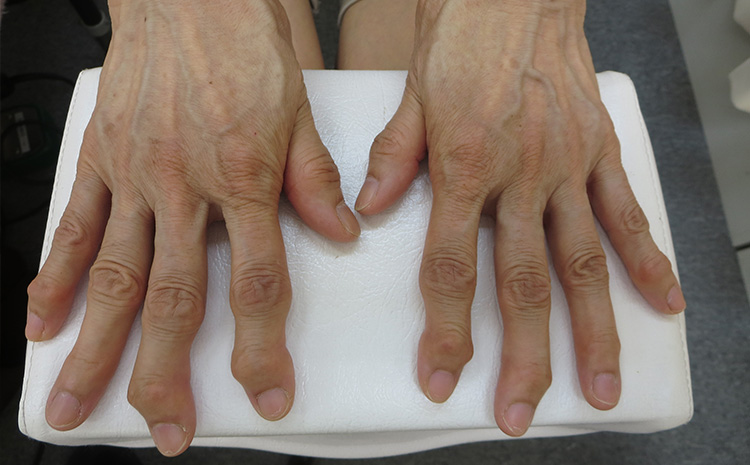
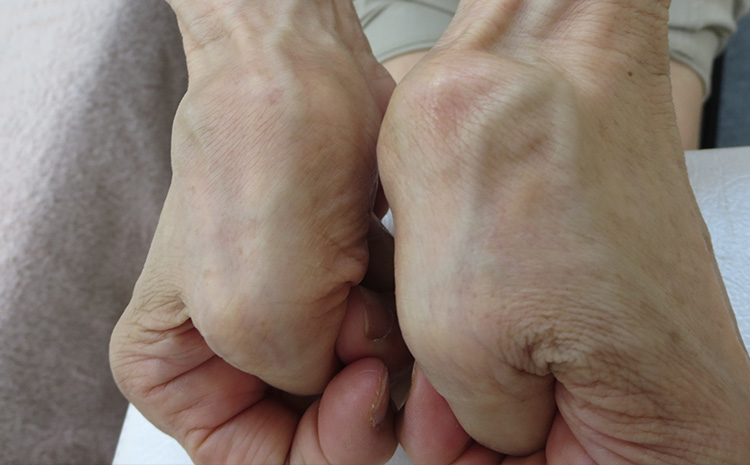
「足ヘバーデン」の区別には、手の指の第一関節(DIP関節)が変形する「ヘバーデン結節」や手の親指の付け根にある関節「CM関節」の出っ張りや痛みを併発していないか確認します。
- 4
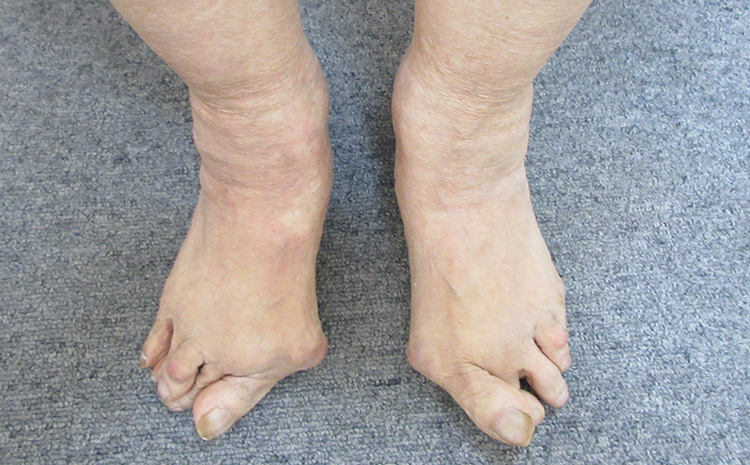
一般的な外反母趾に比べ、親指の変形の角度が鋭角で曲がっています。
- 5
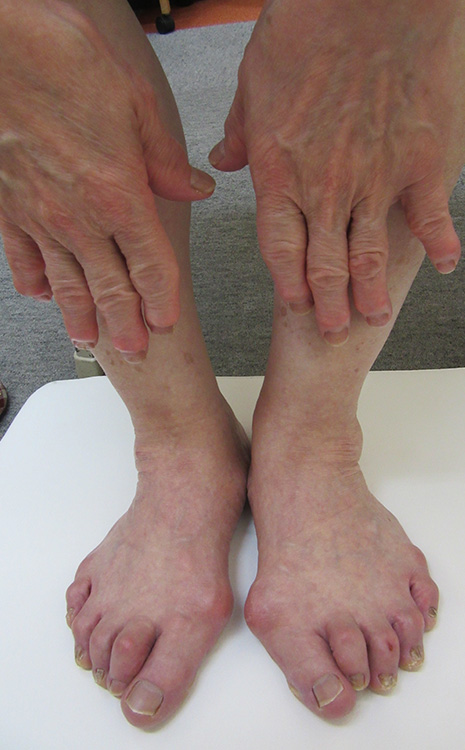
「足ヘバーデン」の区別には、親指の変形は少ないがすでに親指が固まっていて上下に動かないなど「強剛母趾」になっているかを参考にします。関節リウマチによる「強剛母趾」とは異なります。
「足へバーデン」の症例から見たあなたの健康状態は?
ひどい外反母趾となる「足ヘバーデン」は多いにも関わらず、よく知られていません。
初めて知る人がほとんどでしょうが、重要なことは、「足ヘバーデン」が隠れた原因となって、そこから二次的に多くの痛みが起こっているという事実なのです。もしかしたら自分かもしれないので、前頁で紹介する八つの症例写真や年齢を参考に照らし合わせて判断してほしいのです。
痛んだ後、急に曲がるひどい外反母趾「足へバーデン」
「足ヘバーデン」は関節リウマチと同じように軟骨が変形・破壊されやすい特徴があります。軟骨が変形したり、破壊される最も大きな原因は「重力」の負担なのです。足には体重が集中し、親指の付け根にあたる母趾球部やその他の指の付け根に負荷重となって繰り返され、急性期(炎症期)には激しく痛みます。
この急性期(炎症期)に適切な治療をしておくと、変形や骨破壊を防いだり、また変形を最小限にくい止めたりできるのですが、残念なことにこの治療法が一般的に確立されておらず放置されているのが現状なのです。
炎症状態の時期には「重力の負担」から足を守ろうとする防御反応が起こり、痛みを伴いながら変形や骨破壊以外にも余分な骨(過剰仮骨)が形成されて、出っ張ったり太くなったり分厚くなったりして、母趾球部の形も大きく変形してしまいます。まさに、「痛い時が変形する時」なのです。
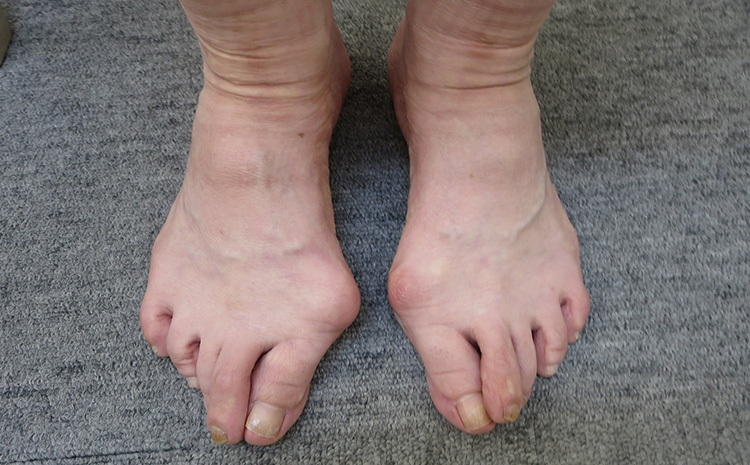
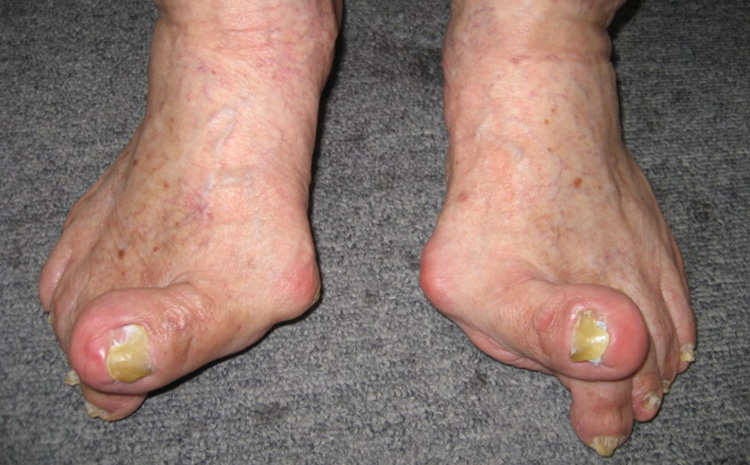
個人差はありますが、痛みの後一~二か月位で急に骨が出っ張ったり、太くなったり、曲がたり、固まって動かなくなったりして初めて深刻な異常に気づき慌てる人が多いのです。こういう時こそ、早めの治療が必要なのです。しかしながら、実際には何もなされていないのが現状で、私はこれが残念、そして無念でならないのです。
これとは別に、長年に渡り少しずつ変形する「足ヘバーデン」は痛みを感じないままで、ひどい外反母趾へと進行させてしまっている人も半数はいます。
痛みを感じない人は、治療を忘れがちになり、さらにひどい外反母趾「足ヘバーデン」へと進行させてしまっているのです。
いずれも、足裏が不安定になり、歩く度に足裏からの「過剰な衝撃波やねじれ波」という介達外力が足・ひざ・股関節・腰・背骨・首に繰り返され、ゆがみの大きいところから二次的に関節の痛みや変形・骨破壊が進行していきます。
四十歳以降の女性は、これにヘバーデン結節が加わることで、さらに悪化し重症化していきます。これが頚椎と頭蓋骨の接続部に起こると、中高年の自律神経失調状態や高齢者のうつ状態が発症してしまうこともあるのです。